BPH ileri yaş erkeklerde en sık görülen hastalıklardan biridir. BPH terimi basit olarak prostat bezinin iyi huylu büyümesi şeklinde tanımlanır
14. İnsanda BPH'ne yol açan nedenler yoğun olarak araştırılmış ve hastalığın birçok nedene bağlı olabileceği düşünülmüştür. İki etmenin varlığının hastalık gelişimi için mutlak gerekli olduğu saptanmıştır. Birisi yaşlanma, diğeri de fonksiyonel bir testisin varlığıdır 15-17.
BPH 40 yaşın altında nadiren görülürken, dördüncü dekattan itibaren prevelansı yükselmekte ve dokuzuncu dekatta %90 düzeyine erişmektedir. Histolojik bulgulara göre 40-50 yaş arası erkeklerin yaklaşık %25'ini, 50 yaş üzerindekilerin %50'sini, 70 yaş üstünde ise %80'ini etkilemektedir (18, 19).
Minimal BPH semptomları bulunan hastalarda en uygun yöntem konservatif izlem iken, orta derecede semptomatik olgularda, cerrahi dışı invazif girişimler veya medikal tedavi yöntemleri uygulanmaktadır. Ciddi semptomları olan BPH'li hastalarda ise en yüksek oranda iyileşmeyi cerrahi tedavi sağlar. BPH cerrahi tedavisinde en sık uygulanan yöntem TURPdir 20-22.
Prostatın her türlü hücresel elemanı hiperplaziye gidebilir. Ancak bunların en yaygın olanı glandüle rhiperplazidir. BPH nodülleri proksimal üretranın her iki tarafında iki lobül halinde ve lateralden ventrale doğru uzanan transizyonel zon ve daha küçük glandüler yapılar içeren periüretral glandüler zondan gelişir 23,24.
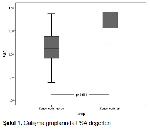
Prostat kanserleri başlangıç yaşı olarak BPH den biraz daha ileri yaşlarda daha sık görülürler ve yaşla birlikte görülme oranları belirgin olarak artmaktadır. En çok prostatın periferik zonundan gelişirler. 40 yaşın altında görülme sıklığı oldukça nadirdir. 60-70 yaş aralığında görülme sıklığı %40 lara kadar varır. Otopsilerde 80 yaşın üzerindekilerde %80e varan oranlarda prostat kanseri saptandığı bildirilmektedir 1,25. Bu çalışmada da BPH tespit edilen hastalara göre prostat kanseri tespit edilen hastaların yaklaşık 8 yaş daha ileri yaşta olduğu görüldü.
Kan testinde PSA bakılması prostat kanseri riskini belirlemek ve hastaların takibinde kullanılır. PSA testi sonucu 4 ng/ml den düşük hastalarda prostat kanseri riski düşüktür, ancak PSA testi kesin bir sonuç vermemektedir 11. PSA 1 in altında pratik olarak tümör olması beklenmez, ancak 2 ve üzerinde değişik oranlarda tümör görülebilir 26.
TURP, PSA seviyeleri düşük, medikal tedaviye yanıt vermeyen, BPH düşünülen hastalara uygulanan en sık ameliyat yöntemidir. TURP Materyallerinin histopatolojik incelenmesinde rastlantısal prostatik adenokarsinom vakalarına rastlanabilinir 27,28. TURP materyallerinde %4-%16 lara varan oranlarda rastlantısal prostatik adenokarsinom saptanabileceğini bildiren çalışmalar mevcuttur 27,29. Bu çalışmada hastaların tamamında PSA değeri 4 ng/mLden düşük olması ve klinik olarak BPH düşünülmesine rağmen 13 (%1.25) hastada rastlantısal prostatik adenokarsinom tespit edilmiştir.
Prostatik adenokarsinomlarda malign bezlerde hücresel yapı bozulmuştur, bazal tabaka kaybı vardır, nükleusda irileşme ve nükleol belirginliği bulunur. Evreleme ve derecelendirmede Gleasons skor ve ISUP derecelendirme sistemi kullanılır. Glesons skor 1 ve 2 de uniform ve nispeten uniform atipik küçük asiner glandlardan oluşan yapılar, skor 3 de hücresel yapısı bozulmuş atipik küçük asiner glandlar vardır, skor 4 de kribriform ve hipernefroid patern görülür, skor 5 de ise solid patern hakimdir. TURP materyallerinde Gleasons skor hesaplanırken en sık görülen patern ve sekonder patern toplanarak 10 üzerinden toplam skor bulunur ve derecelendirme yapılır 30. 2014 de prostatik adenokarsinomun gleason derecelendirilmesi üzerine uluslararası ürolojik patoloji konsensüs toplantısında (ISUP) gleason skora göre yeni bir derecelendirme sistemi sunulmuştur 31. ISUP a göre prostatik adenokarsinomlar gleason skor toplamına göre 5 derece ve grubu ayrılmış olup bu sınıflamada Gleason skor 6 ya kadar olanlar grup 1, Gleason skor 3+4=7 grup 2, Gleason skor 4+3=7 grup 3, Gleason skor 8 grup 4, Gleason skor 9-10 grup 5 şeklinde derecelendirilmiştir. Bu 5 grupta operasyon sonrası 5 yıllık sağ kalım oranları yaklaşık sırasıyla % 96, %88, %63, %48, %26 civarındadır. Bu sistemin en büyük avantajı oldukça düşük malignite potansiyeli olan, operasyon sonrası 5 yıllık sağ kalım süreleri % 96 oranıyla oldukça yüksek olan ve nerdeyse hiç metastaz yapmayan,uygun hastada aktif izlemle takip edilebilecek olan, Gleasons skor 10 üzerinden 6 olan grubun ISUP derecelendirmede 5 üzerinden derece 1 olarak tanımlanmasıdır 31.
Bu çalışmada tespit edilen vakalardan Gleason skor 8 ve ISUP a göre grup 4 olan ve tümör volümü %5 in üstünde olan 2 olguya radikal prostatektomi uygulandı. Bu hastaların ameliyat materyallerinde de prostatik adenokarsinom, Gleason skor 4+4 tespit edildi. Tümör derecesi ve tümör volümü düşük olan diğer hastalar PSA ve klinik aktif izlemle takibe alındı.
Klinik takibe alınan vakaların en eskisi yaklaşık 5 yıllık takipli Gleasons skor 3+3 olan hasta olup, olgularda PSA seviyelerinde belirgin bir yükselme olmadığı görüldü. Hastaların belirli periyodlarla PSA takibi ve klinik takiple aktif izlemleri devam etmektedir.
Klinik ön tanısı BPH olan TURP materyallerinde rastlantısal kanser saptanabileceğinden; kanser tanısını atlamamak ve tümör volümünü doğru hesaplamak için materyalin tamamı takibe alınmalı, özellikle küçük asiner yapıların bulunduğu alanlarda, atrofi-malignensi ayırımı açısından, bazal tabakayı gösteren P63 ve HMWCK gibi immunohistokimyasal markerlarla birlikte dikkatli bir şekilde değerlendirme yapılmalıdır 32.
Sonuç olarak; TURP materyallerinin tamamının takibe alınarak incelenmesi, kanser şüphesi içeren küçük asiner yapıların varlığında immunohistokimyasal markerlarla birlikte değerlendirmenin tanısal hata riskini azaltacağı ve tümör volümünün doğru hesaplanmasına katkı sağlayacağı belirtildi.